「糖尿病があるから、インプラントはできない」という認識は、過去のものになりつつあります。
かつては傷の治りの遅さや感染リスクから敬遠されてきた背景がありますが、近年の歯科医療技術の進歩と、全身状態を管理する「医科歯科連携」の確立により、適切な条件下であれば、糖尿病患者さんでも安全にインプラント治療を受けられることがエビデンス(科学的根拠)によって示されています。
しかし、無条件に誰でも受けられるわけではありません。糖尿病は全身疾患であり、口腔内の状態と密接に関係しています。
本記事では、手術可否を分ける具体的な数値基準から、術後のメンテナンス、そして低侵襲手術まで、解説します。
1.糖尿病がインプラント治療に及ぼす医学的影響
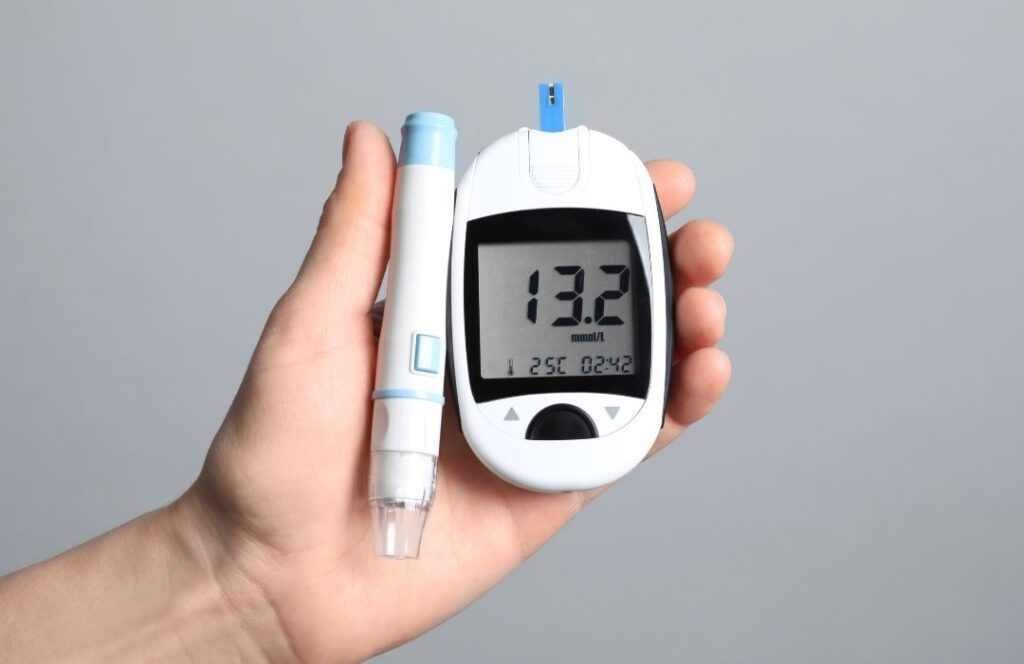
なぜ糖尿病がインプラントの成功率に影響を与えるのか、そのメカニズムを正しく理解することは、リスク回避のために不可欠です。
1-1. 血管障害と組織修復の遅延
高血糖状態が持続すると、全身の毛細血管がダメージを受け、血流が阻害されます。これを「微小血管障害」と呼びます。インプラント手術は外科処置を伴うため、術後の傷口が塞がるには十分な血液供給が必要ですが、血流が悪いと酸素や栄養が患部に行き渡らず、組織の修復が大幅に遅れます。
1-2. 白血球の機能低下(易感染性)
糖尿病患者さんは、外部から侵入した細菌を退治する白血球(好中球)の遊走能や殺菌能が低下しています。お口の中には常時数百種類の細菌が存在するため、免疫力が低下した状態での手術は「術後感染」を引き起こしやすく、化膿やインプラント体の脱落を招くリスクが高まります。
1-3. 骨代謝の異常と骨結合の阻害
インプラントの成功は、チタン製のインプラント体と顎の骨が直接結合する「オッセオインテグレーション」にかかっています。しかし、糖尿病は新しい骨を作る「骨芽細胞」の働きを抑制し、骨を壊す「破骨細胞」を活性化させる傾向があります。これにより、インプラントが骨としっかり結合しなかったり、結合までに通常以上の期間を要したりすることがあります。
2.手術可否を判断する「ガイドライン」と数値基準
歯科医師がインプラント手術を行うかどうかを判断する際、最も重視するのは直近の血糖コントロール状態です。
2-1. HbA1c(ヘモグロビンエーワンシー)の重要性
過去1〜2ヶ月の平均血糖値を反映するHbA1cは、手術の安全性を測る世界的な指標です。
- HbA1c 6.5%未満(コントロール良好): 健常者とほぼ変わらない成功率が期待でき、通常通りの手術が可能です。
- HbA1c 7.0%未満(コントロール概ね良好): 合併症予防のための目標値であり、安全に手術を行える推奨ラインです。
- HbA1c 7.0%〜8.0%(注意が必要): 手術は可能ですが、内科主治医との連携が必須です。術後の抗生剤服用期間の延長や、手術時間の短縮などの配慮が必要となります。
- HbA1c 8.0%以上(コントロール不良): 原則として、手術は延期または非適応となります。感染症や治癒不全のリスクが許容範囲を超えるため、まずは内科での血糖コントロールを優先します。
2-2. 血糖値の変動と当日の管理
HbA1cが基準内であっても、手術当日の随時血糖値が極端に高い(例:200mg/dL以上)場合、あるいは低血糖のリスクがある場合は、安全を期して手術を延期することがあります。
3.:歯周病と糖尿病の「負の連鎖」を断ち切る
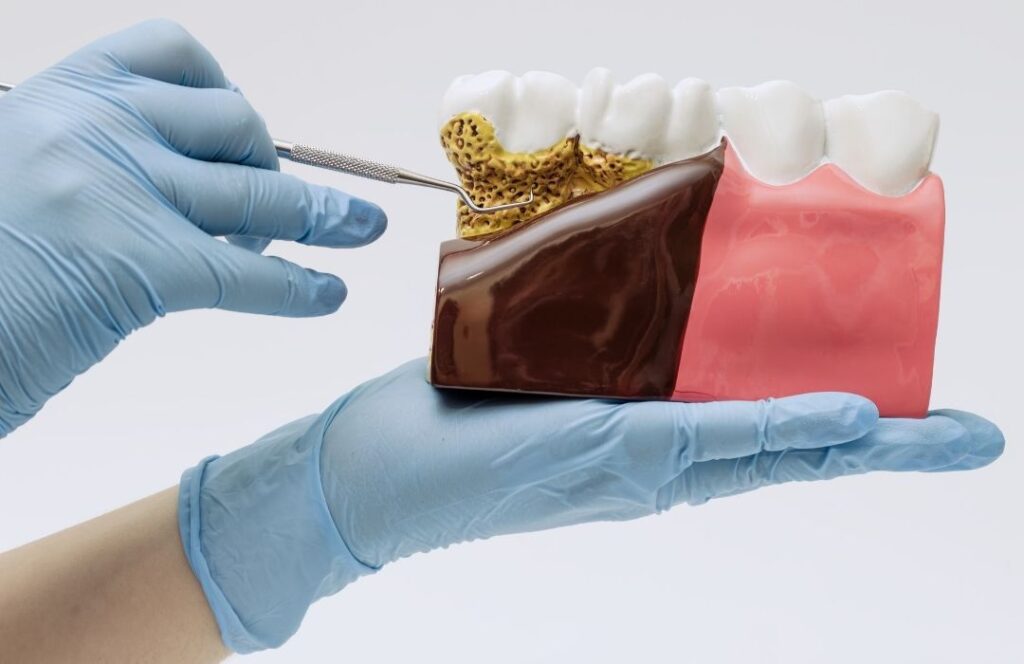
糖尿病患者さんがインプラントを検討する際、最も警戒しなければならない敵は、失った歯の周囲に残っている「歯周病」です。糖尿病と歯周病は、互いに症状を悪化させ合う「負の連鎖(双方向性の関係)」にあることが近年の研究で明らかになっています。この章では、その恐ろしいメカニズムと、インプラント特有のリスクについて深く掘り下げます。
3-1. 歯周病が血糖値を押し上げる「化学的メカニズム」
「たかが歯ぐきの腫れが、なぜ全身の血糖値に関係するのか」と疑問に思う方も多いでしょう。その正体は、炎症によって作られる物質にあります。
歯周病は、細菌による「慢性的な炎症」です。歯周病菌が繁殖すると、その毒素に対抗するために、歯肉の中で「TNF-α(腫瘍壊死因子アルファ)」などの「炎症性サイトカイン」と呼ばれる物質が大量に放出されます。この物質が毛細血管を通じて全身の血液に流れ込むと、恐ろしい副作用を引き起こします。
それが「インスリン抵抗性」です。 TNF-αは、血液中の糖分を細胞に取り込む「インスリン」の働きを邪魔してしまいます。その結果、膵臓からインスリンが出ていても糖が処理されず、血糖値が高いまま止まってしまうのです。 統計によれば、重度の歯周病を放置している糖尿病患者は、歯周病がない患者に比べて、将来的に血糖コントロールが悪化するリスクが有意に高いことが示されています。逆に言えば、インプラント治療の準備段階で徹底的に歯周病を治療することは、内科的な血糖値の改善を強力にサポートする「医療行為」でもあるのです。
3-2. 糖尿病が歯周病(およびインプラント周囲炎)を悪化させる理由
一方で、高血糖状態が続くことも、口腔内の組織をボロボロにします。ここには「AGEs(糖化最終生成物)」という物質が関わっています。
血液中の余分な糖がタンパク質と結合すると、AGEsという老化物質が作られます。これが歯肉の血管に蓄積すると、血管が硬くもろくなり、微小な血流障害が起こります。歯肉に十分な栄養や酸素、免疫細胞(白血球)が届かなくなると、細菌に対する抵抗力が極端に低下します。 さらに、糖尿病患者の唾液は糖分を含みやすく、細菌が繁殖しやすい「エサ」が豊富な状態です。「細菌が増えやすい環境」と「細菌に抵抗できない身体」が重なることで、歯周病は爆発的なスピードで進行してしまいます。
3-3. インプラント特有の天敵「インプラント周囲炎」の恐怖
インプラントを入れた後、最も恐ろしいのは「インプラント周囲炎」です。これは天然歯の歯周病に相当するものですが、糖尿病患者さんにとっては、天然歯以上にリスクが高い病気です。
- 進行スピードが「天然歯の数倍」: 天然歯には「歯根膜(しこんまく)」というクッションのような組織があり、血管が豊富で細菌の侵入を食い止める防御壁の役割を果たしています。しかし、インプラントにはこの歯根膜がありません。そのため、一度炎症が起こると、防御壁がないために骨へ直接ダメージが伝わり、驚くべき速さで周囲の骨を溶かしてしまいます。
- 「無痛」で進むサイレント・ディジーズ: インプラントには神経がありません。そのため、骨が溶け始めても痛みを感じることがほとんどありません。「気づいた時にはインプラントがグラグラで、手遅れだった」というケースが、糖尿病患者さんの未管理状態では非常に多く見られます。
- 糖尿病患者の発症率: ある研究データでは、血糖コントロールが不十分な糖尿病患者は、健康な人に比べてインプラント周囲炎の発症率が約2〜3倍高いと報告されています。
3-4. 「負の連鎖」を「正の循環」に変えるために
インプラント治療を成功させるためには、この負の連鎖を断ち切らなければなりません。当院では、インプラントを埋入する前に、必ず以下の「口腔内環境の正常化」を徹底しています。
- 徹底的な歯周基本治療: 他の残っている歯の歯周病を完治させ、お口の中の細菌総数を減らします。
- HbA1cのモニタリング: 歯周治療を行うことでHbA1cが0.5%程度改善するケースも珍しくありません。この数値を改善させてから手術に臨みます。
- セルフケアの「完全マスター」: インプラントを入れる前に、ご自身でプラークを90%以上除去できる技術を習得していただきます。
4.糖尿病患者のための「低侵襲」手術アプローチ
糖尿病を患っている方にとって、外科手術に伴う「出血」「腫れ」「痛み」は単なる不快感ではなく、そのまま「感染」や「治癒不全」に直結するリスク因子です。そのため、当院では身体への負担を極限まで抑える「低侵襲(ていしんしゅう)手術」を標準としています。
従来の勘に頼る手術から、デジタルテクノロジーを駆使した精密手術へ。その具体的な手法を解説します。
4-1. ガイデッドサージェリー(3D手術ガイド)
「ガイデッドサージェリー」とは、コンピュータ上で行った精緻なシミュレーションを、実際の手術で寸分違わず再現するためのシステムです。
- CTデータと光学スキャンの融合: まず、顎の骨の状態を三次元で把握する「CT検査」と、お口の中の型取りをデジタルで行う「口腔内スキャナー」のデータを統合します。これにより、骨の厚み、硬さ、神経や血管の位置を100%可視化した「仮想のお口」をコンピュータ内に構築します。
- サージカルガイドの作製: シミュレーションに基づき、インプラントを埋入する位置・角度・深さを固定するための専用マウスピース(サージカルガイド)を3Dプリンターで作製します。
- 糖尿病患者さんへのメリット: ガイドがあることで、術中に「どこに打つべきか」を迷う時間がゼロになります。これにより、通常1時間かかるような手術が15分〜30分程度で終了することもあります。手術時間の短縮は、患者さんの精神的・肉体的ストレスを軽減し、血糖値の急激な変動(ストレス性高血糖)を抑制するという医学的に非常に大きな意味を持ちます。
4-2. フラップレス手術(無切開法):傷口を最小限にする技術
従来のインプラント手術では、インプラントを埋める場所の歯肉を大きくメスで切り開き、骨を露出させる必要がありました。しかし、糖尿病の方にとって「大きな傷口」は、それだけで感染のリスクとなります。
- 「切らない」手術の仕組み: 前述のサージカルガイドを使用することで、歯茎を切り開くことなく、インプラントの直径分(わずか数ミリ)の小さな穴を開けるだけで手術が完了します。これを「フラップレス手術」と呼びます。
- 出血と腫れの劇的な軽減: メスで切らないため、出血はほとんどありません。また、縫合(糸で縫うこと)も不要、あるいは最小限で済むため、術後の腫れや痛みが大幅に抑えられます。
- 感染防御の優位性: 傷口が小さいということは、細菌が侵入する入り口が狭いということです。糖尿病による「易感染性(いかんせんせい:細菌に感染しやすい体質)」をカバーする上で、これほど有効な手段はありません。
4-3. 骨量不足への対応:骨造成(GBR)の慎重な選択
糖尿病の方は、歯周病の影響で顎の骨が痩せてしまっているケースが多々あります。通常、骨が足りない場合は「骨造成(GBR)」という骨を増やす手術を併用しますが、糖尿病患者さんの場合はさらに慎重な判断が求められます。
骨を作る力(再生能力)が低下しているため、広範囲な骨造成は失敗のリスクを伴います。当院では、可能な限り「今ある骨を活用する」プランを最優先します。例えば、短いインプラント(ショートインプラント)を使用したり、骨がある場所を選んで斜めに埋入したりすることで、大掛かりな骨増生を避け、より安全に治療を完了させる工夫を行っています。
5.安全な治療のための「医科歯科連携」と全身管理の体制

糖尿病を抱える患者様にとって、インプラント手術は「お口の中だけの問題」ではありません。手術に伴う身体的・精神的ストレスは、血糖値や血圧の変動を招く可能性があるためです。当院では、患者様の安全を最優先し、内科主治医と密に連携する「医科歯科連携(いかしかれんけい)」を治療の基本方針としています。
5-1. 診療情報提供書(対診)によるリスクの事前抽出
初診時のカウンセリング後、当院では必要に応じて内科の主治医へ「診療情報提供依頼書(対診票)」を発行します。患者様ご本人の主観的な体調だけでなく、医学的エビデンスに基づいた判断を行うためのプロセスです。
- 合併症の進行状況の確認: 糖尿病の三大合併症(腎症・網膜症・神経障害)の有無や進行度を確認します。例えば、腎機能に低下が見られる場合は、術後に処方する抗生剤や消炎鎮痛剤の種類・量を適切に調整し、内臓への負担を最小限に抑えます。
- 服用薬剤の相互作用と調整:
- 抗血栓薬(血液をサラサラにする薬): 心疾患などを併発している場合、術後の止血への影響を評価します。現在は学会のガイドラインに基づき、原則として「休薬せず、止血処置を強化した上で手術を行う」ケースが増えていますが、これも内科医の判断と摺り合わせを行います。
- 骨粗鬆症治療薬(BP製剤等): 糖尿病の方は骨密度が低下しやすく、これらの薬を服用している場合があります。特定の薬剤は、外科処置後に「顎骨壊死(がっこつえし)」を引き起こす稀なリスクがあるため、休薬の必要性や代替療法の有無を慎重に協議します。
- 低血糖リスクの予測と対策: インスリン注射や経口血糖降下薬の使用状況を共有し、手術当日の食事制限の有無や、薬の投与タイミングを検討します。
5-2. 術後の継続的なフィードバック
手術の終了は、連携の終わりではありません。
- 内科への治療経過報告: 手術内容、使用した薬剤、術後の経過を内科主治医に報告し、情報の共有を継続します。
- 遅延性感染の監視: 糖尿病患者様は、術後数日〜1週間ほど経ってから炎症が生じる「遅延性感染」のリスクが一般の方よりわずかに高い傾向があります。当院では術後のこまめな診察を行い、初期の異変を見逃さないよう注視しています。
このように、医科と歯科が手を取り合うことで、糖尿病という持病を抱えながらも、安全性を追求したインプラント治療の提供が可能となります。
6.インプラントの長期安定を支える「術後メンテナンス」と生活習慣
インプラント治療の成功は、手術の完了で決まるわけではありません。真の成功とは、装着したインプラントが10年、20年とご自身の歯と同じように機能し続けることです。特に糖尿病を患っている方は、一般の方に比べて細菌感染に対する抵抗力が弱いため、術後の**「徹底したメンテナンス」と「生活習慣のコントロール」**が寿命を左右する決定打となります。
6-1. 定期検診(3ヶ月に1回)の医学的意義
当院では、糖尿病患者様のインプラントメンテナンス周期を、原則として「3ヶ月に1回」と推奨しています。これは、お口の中の細菌(バイオフィルム)が病原性を持つまでに回復するサイクルに基づいた設定です。
- プロフェッショナル・メカニカル・トゥース・クリーニング(PMTC): インプラント体はチタン製であり、傷がつくとそこに細菌が繁殖しやすくなります。当院では、インプラントを傷つけない特殊なプラスチック製チップや、微細な粉末を吹き付けるエアフローを用い、ご自身では落としきれないインプラント周囲の汚れを徹底的に除去します。
- インプラント周囲炎の早期発見・早期治療: 糖尿病の方は、わずかな炎症が急速に悪化しやすい傾向があります。定期検診では、専用の器具(プローブ)を用いてインプラント周囲の溝の深さを測定し、出血や排膿、インプラントの動揺(揺れ)がないかを精密にチェックします。
- 噛み合わせの微調整: インプラントは天然歯と違い、クッションの役割をする「歯根膜」がありません。そのため、わずかな噛み合わせの変化がインプラントに過度な負担(オーバーロード)を与え、骨が溶ける原因になります。定期的な調整により、この機械的なリスクを排除します。
6-2. 「禁煙」がインプラントの寿命に与える影響
糖尿病と喫煙は、インプラント治療において「最悪の組み合わせ」と言っても過言ではありません。当院では、インプラント治療を検討される機会に、可能な限り禁煙に取り組んでいただくようお話ししています。
- ニコチンによる血流阻害: タバコに含まれるニコチンには強い血管収縮作用があります。糖尿病による微小血管障害に加え、喫煙による血流阻害が加わると、歯肉への酸素や栄養供給がさらに滞ります。これはインプラント周囲炎の発症率を高めるだけでなく、発症した際の治療(治癒)を著しく困難にします。
- 成功率の統計的差異: 複数の学術論文において、喫煙者のインプラント脱落率は非喫煙者の約2倍以上というデータが報告されています。糖尿病に喫煙が重なると、このリスクはさらに増大するため、インプラントという貴重な財産を守るためにも禁煙の重要性は極めて高いと言えます。
6-3. 血糖値の安定(内科的習慣)との連動
インプラントの調子が良い時は、往々にして糖尿病の数値(HbA1c)も安定していることが多いものです。
- 「噛めること」が血糖値を下げる: インプラントによってしっかり噛めるようになると、食物の消化が良くなり、ゆっくり時間をかけて食事を摂ることができるようになります。これが結果として急激な血糖上昇を抑え、糖尿病の改善に寄与するという好循環(ポジティブ・フィードバック)が生まれます。
- 主治医との連携継続: 術後も内科での検査結果を定期的にお知らせいただくことで、歯科側でもメンテナンスの強度を調整できます。数値が悪化した際には、一時的に歯科検診の間隔を短くするなど、リスクの変動に応じた柔軟な対応が可能です。
7.糖尿病患者様のためのインプラントFAQ
インプラント治療を検討される糖尿病患者様から、特によく寄せられる重要なご質問にお答えします。
Q1: 糖尿病の数値(HbA1c)がいくつなら手術が可能ですか?
A: 一般的な目安として、過去1〜2ヶ月の血糖状態を示す「HbA1cが7.0%未満」であれば、健常者とほぼ変わらない成功率で手術が受けられるとされています。7.0%〜8.0%の場合は、内科医との連携や術前後の徹底した抗生剤管理を条件に検討可能です。8.0%を超える場合は、手術後の感染やインプラントが脱落するリスクが許容範囲を超えるため、まずは内科でのコントロールを優先し、数値が安定してから治療を計画するのが安全です。
Q2: インスリン注射を使用していますが、低血糖が不安です。
A: インスリンを使用されている方は、手術当日の絶食や緊張による「低血糖」に細心の注意を払う必要があります。当院では内科の主治医と事前に協議し、当日の投与量や食事のタイミングを具体的に決定します。手術時間は血糖値が安定しやすい午前中や食後数時間以内に設定し、術中も生体モニターで全身状態を監視します。万が一、冷や汗や震えなどの予兆があれば即座にブドウ糖補給などの処置が行える体制を整えています。
Q3: 糖尿病だとインプラントの寿命は短いのでしょうか?
A: 血糖値が良好にコントロールされ、適切なメンテナンスを継続していれば、寿命に大きな差はないという研究報告が多いです。ただし、糖尿病特有の「感染しやすさ」により、歯周病に似た「インプラント周囲炎」の発症リスクは一般の方より高い傾向にあります。この炎症が悪化するとインプラントを支える骨が溶け、脱落の原因となります。インプラントを守ることは、糖尿病そのものをしっかり管理することと同義であるとお考えください。
Q4: 歯周病がひどいのですが、インプラントを先に打てますか?
A: いいえ、糖尿病患者様の場合は特に、歯周病の完治が先決です。未治療の歯肉には大量の細菌が潜んでおり、その状態で手術を行うとインプラント周囲に即座に感染が広がります。また、歯周病の炎症物質(TNF-αなど)はインスリンの働きを阻害し、糖尿病を悪化させる原因にもなります。まず徹底的なクリーニングで口腔内の細菌数を減らし、全身の免疫力が安定した段階で手術へ進むことが、成功への唯一の近道です。
Q5: 糖尿病の合併症(腎症など)があっても治療できますか?
A: 合併症の程度によりますが、内科主治医の許可があれば可能です。例えば腎機能が低下している場合、術後に処方する抗生剤や痛み止めの成分が体に残りやすいため、薬剤の種類や量を通常とは異なる「腎機能配慮型」に調整する必要があります。当院では診療情報提供書を通じて主治医と病状を共有し、お身体への負担を最小限に抑えた治療計画を立案します。自己判断せず、まずは現在の検査データをお持ちの上でご相談ください。
まとめ:あなたの「今の数値」でインプラントができるか、確かめてみませんか?
ここまでお読みいただき、糖尿病とインプラント治療に関するリスクや対策について、深くご理解いただけたかと思います。糖尿病を患っている方にとって、インプラントは単なる「歯を補う治療」ではありません。しっかり噛める喜びを取り戻し、バランスの良い食事を摂ることは、結果として全身の血糖コントロールにも良い影響を及ぼす「健康への投資」でもあります。
しかし、医学的な判断は一人ひとりの病状によって異なります。「自分のHbA1cで本当に大丈夫か?」「手術のストレスに耐えられるか?」という不安は、ネットの情報だけでは解消できません。
まずは「自分専用のシミュレーション」を
当院では、糖尿病をお持ちの方でも安心して治療の第一歩を踏み出せるよう、【インプラント無料カウンセリング】を実施しています。
- 現在の数値によるリスク診断: 直近の検査結果(HbA1cなど)を基に、現在の状態で手術が可能か、専門医が客観的に判断します。
- 内科との連携シミュレーション: あなたの主治医とどのように連携し、どのような安全策をとるか、具体的なフローをご説明します。
- 個別のお見積りと期間の提示: 糖尿病の状態に合わせた最適な術式と、それに伴う正確な費用・期間を算出します。
「まだやるかどうか決めていない」「まずは話だけ聞いてみたい」という段階で構いません。無理な勧誘は一切行いませんので、ご安心ください。
糖尿病を理由に、諦める前に。
「私の数値でできる?」まずは無料で相談してみませんか?
HbA1cの結果・お薬手帳をお持ちいただくとスムーズです
24時間受付中 ・ 無理な勧誘なし

院長 医師:藤本 純
所属:日本小児歯科学会会員 / 日本矯正歯科学会会員 / 顎顔面インプラント学会会員 / OSSTEM JAPAN 臨床指導医 / 福岡医療短期大学非常勤講師。
インプラント治療における資質向上と、安全な医療提供に努めています。

